花粉症はもはや国民病?! 正しい知識で対策を
くしゃみ・鼻水・目のかゆみからおさらばしたい! 自分には関係ないと思っているあなたも決して他人事ではありません。春が近づくと、花粉がいつごろ飛び始めるか、 今年の飛散量は多いか少ないかなど、 風物詩のようにその話題が日本を騒がせる花粉症。 「どんな対策をすれば効果的?」「根本的に治す方法はある?」など、 いまや国民病といわれる花粉症について、 多くの人が関心を持っているのではないでしょうか。 毎年、症状に悩まされている方はもちろん、そうでない方も 日本人全員が知っておきたい花粉症の知識と対策を専門家に聞きました。
※JAF Mate 2020年2・3月号「意外と知らない花粉症」を再構成して掲載しています。
花粉症は人災!? スギ花粉症の原因
もはや国民病となった花粉症。その代表格であるスギ花粉症は、いつの間にこんなに広まったのか? 花粉症治療の第一人者である日本医科大学の大久保公裕教授によれば、国の政策が大きな原因だという。
「戦後、成長が早く利用しやすいという理由で、山にスギが大量に植林されたんです」。
そのスギが成長して花粉を飛ばし始めた1970年代後半から、患者が急増。その数は今も増え続けている。
さらに同教授によると、原因となるスギはほぼ日本にしか見られないため、日本固有の病気で、その木の多さから他のどの花粉よりも症状が激しいと考えられている。
現在発症していない人も、決して油断はできない。スギ花粉の飛散量は当分の間増え続けると予測されており、花粉を浴びれば浴びるほど、発症リスクは高まる。絶対に発症しないという保証はないのだ。
花粉症かな? と思ったら、まずは症状を観察!
いざ発症してしまったら、どうすればいいのだろうか?
「死ぬ病気ではないので、絶対に治療しなければいけないわけではありません。結局は〝自分がどうしたいか〟に尽きます」(大久保教授)
自分が花粉症かどうか判断しかねる人は、まず症状を観察しよう。1週間以上鼻水・鼻づまりが続く、鼻水が透明、目がかゆい、などの症状が当てはまれば、おそらく花粉症だ。症状が比較的軽く、自分でできる花粉対策だけでシーズンを快適に過ごすことができる人は、無理に病院へ行く必要はない。
対策をしても症状がひどく、生活に支障が出るなら、病院を受診し、治療に進むのが賢明だ。鼻がつらい人は耳鼻科、目がつらい人は眼科へ。迷ったら耳鼻科かアレルギー科を受診しよう。
花粉症の基礎知識Q&A
Q そもそも花粉症とは?
花粉に対するアレルギー反応の総称で、主な症状はくしゃみ、鼻水、鼻づまり、目のかゆみ、涙目。ほかに皮膚のかゆみ、のどの違和感、微熱などの症状が出る場合もある。
Q 原因となる花粉と飛散時期は?
日本では主にスギ(2〜4月)とヒノキ(4、5月)のほか、イネ科の植物(6〜8、10、11月)、ブタクサ、ヨモギ(ともに8〜10月)がある。どの花粉に反応するかは花粉の吸入量や体質で決まる。
Q 日本の花粉症患者の数は?
スギ花粉症患者の割合が最も多く、約2,000万人。そのうち何らかの治療を受けているのは500万人程度。
Q どんな人が発症しやすい?
遺伝の影響が最も大きく、両親とも花粉症の人は半数以上が発症するといわれる。
Q どのように発症する?
有名なたとえ話だが、体内には花粉が溜まるコップがある。花粉を浴びるほどにコップが満たされ、満杯になってあふれ出したとき、突然発症する。
Q 発症を予防することはできる?
マスクをするなど、花粉の吸入量を抑える対策をすれば、発症しにくくなる可能性がある。
Q 花粉症は自然に治る?
年齢とともにアレルギー反応が弱まったり、花粉のない場所に行ったりして症状がおさまることはあるが、自然に治ることはない。治る可能性があるのは根治療法のみ。
自分でできる花粉対策
【外出時】 「吸い込まない」「寄せ付けない」が基本
●マスクの隙間に注意
下表のとおり、通常のマスクでも効果抜群。隙間のできない、自分の顔の形に合うものを選ぼう。マスクができない場合は、鼻の穴やまわりにワセリンを塗ると多少吸入量を減らせる。
●普通のメガネでも効果あり
花粉症用メガネがなければ通常のメガネで対応。コンタクトレンズは外すか、上からメガネをかけて外出を。
●服や髪への付着を阻止
ウールなどのけば立った繊維は花粉をキャッチしてしまうのでシーズン中は避け、綿、絹、化繊などのツルツルした素材の服に。より花粉の吸着を防ぐ特殊な繊維もある(写真)。帰宅したら玄関に入る前に、粘着クリーナーなどで衣服の花粉を取り除こう。
| 鼻腔内の花粉数 | 結膜上の花粉数 | |
| マスク・メガネなし | 1,848個 | 791個 |
| 通常のマスク・メガネ | 537個 | 460個 |
| 花粉症用マスク・メガネ | 304個 | 280個 |
- ※大久保教授による実験

外出時は帽子をかぶり、長い髪は束ね、皮膚に症状が出る人は露出を減らす。マスクは鼻まで覆って。
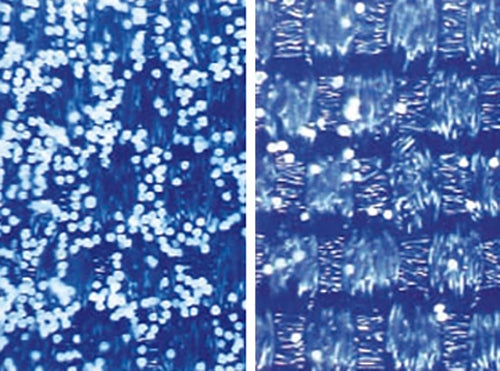
花粉の付着を抑制する素材(右)と、従来の化学繊維(左)の付着比較実験(※疑似花粉を使用)。
【住居】 上手に換気し、侵入した花粉はすばやく除去
●換気は必要!
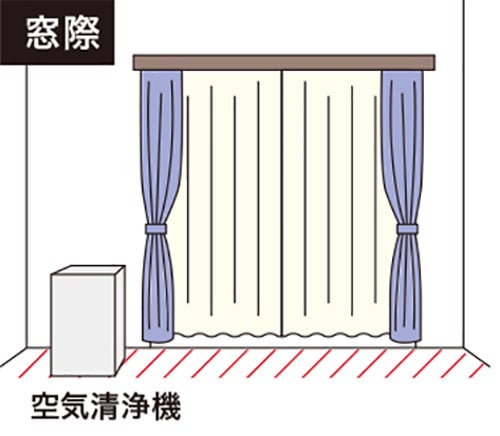
花粉の季節でも空気の入れ換えは必須。換気の際、絵のようにレースカーテンを閉めておくと、花粉の侵入をある程度防げる。
●掃除のポイントはココ
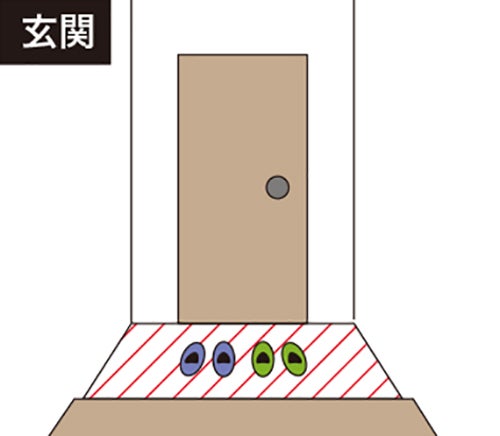
ほとんどの花粉は室内に入るとすぐ床に落ちる。頻繁に開閉する窓や玄関の周辺(絵の赤斜線部分)の掃除を念入りに。
●空気清浄機は置き場所が重要
窓の真横に空気清浄機を置くと、レースカーテンの隙間から侵入した花粉を除去してくれる。加湿器は、花粉を湿らせて床に落とす効果がある。
●洗濯物は乾燥機か室内干しで
外干しを避け、乾燥機やコインランドリーを利用するか室内に干そう。布団は、布団乾燥機を使うほか、花粉のつきにくい布団カバーをかけたまま干す方法も。
【自動車】 花粉対応のエアコンフィルターが主流に
●定期的にフィルター交換
最近は、大半の自動車に花粉を除去できるエアコンフィルターが標準装備されている。ただし、徐々に目詰まりして性能が落ちるので、年1回か、走行1万㎞ごとに交換を。グローブボックスの奥にあるのが一般的(写真)。
●外気導入or内気循環?
フィルターは、外気も内気も除塵してくれる。車内の二酸化炭素濃度の上昇を防ぐため、外気導入にしておくのが基本だが、どうしても気になる場合は、一時的に内気循環に切り替えよう。

【生活習慣】 健康的な暮らしが改善につながる
●規則正しく、健全に
他のアレルギーと同様に、睡眠不足やストレスは症状の悪化につながる。飲酒・喫煙は、粘膜に悪影響を与えるので控えて。
●多くの食材を摂取
ヨーグルトなどは、食べても治る可能性はない。1つの食材に固執するより、むしろなるべく多くの食材を取ろう。
●トマトに注意
スギやヒノキの花粉はトマトとタンパク質の構造が似ており、アレルギー反応が出る場合がある。花粉によって注意食材が異なるので、確認を。

花粉症予防は体内への花粉の侵入を防ぐことが一番!
花粉症治療のファーストステップとして多くの人が行うのが、薬や手術で症状を抑制する〝対症療法〟。一方、もうひとつの選択肢である〝根治療法〟は、自身の体質そのものを変化させ、花粉症を根本から治す方法だ。
ただし、どんな治療をするにしても、体内への花粉の侵入を防ぐことは重要だ。症状を悪化させないために、治療と併行して、前述の自分でできる花粉対策もしっかり行おう。
知っておきたい花粉症治療
根治・抑制、どちらを選ぶ?

【根治療法】 意志と根気があれば、治す道は開ける!
●体質そのものを変える
根治療法とは、体内に花粉の成分を入れ、徐々に増やして慣れさせることで、アレルギー反応をなくす方法。70~80%の人に効果があり、そのうち30~40%は、ほぼ症状が出なくなるという。
●療法は2種類
医師が花粉エキスを注射する「皮下免疫療法」と、患者自身が舌の下側に花粉エキスを毎日垂らす「舌下免疫療法」がある。錠剤を口に含む方法もあり、5歳から始められて痛みもないので子供におすすめ。いずれも定期的に通院しつつ数年続ける必要があり、かなり根気がいる。
●副作用の可能性も
皮下免疫療法では皮膚の赤み、舌下免疫療法では口のかゆみといった副作用が起こりうる。アナフィラキシーショックの可能性もゼロではない。
【対症療法】 “乗り切る”ための薬の服用と、長期間効く手術療法
●服用開始時期がカギ
スギ花粉症なら2月初旬までに受診し、ひどくなる前に薬の服用を始めると効果的(初期療法と呼ばれる)。
●市販薬に頼る場合は
市販薬を活用するのも手だが、自分の症状や正しい服用法を知るために、少なくとも一度は病院へ。経口薬だけでなく点鼻薬や目薬も、必ず用法・用量を守ろう。
●副作用の眠気に注意
抗ヒスタミン薬は、眠気の副作用が出る場合があり、製品によっては服用時の運転が禁止されている。医師や薬剤師と相談し、別の薬や治療法に変えよう。
●手術という選択肢も
鼻づまりが特にひどい人や妊娠中などで薬が飲めない人には、鼻粘膜のレーザー手術がある。個人差はあるが、1年程度は鼻の症状への効果が続く。
特集の記事一覧
災害時の体調管理は食事から! 「ローリングストック」と栄養の基本
2026.03.10
JAF会員3万人に聞いた「防災意識と今の備え」の実態
2026.03.06
もっともっと音楽を身近に 地元を想い、地元に愛される神奈川フィルハーモニー管弦楽団の魅力に迫る!
2026.01.16
旅行やドライブで食べたい! 本当においしい『全国ご当地アイス8選』
2026.01.08
冬アイスランキング決定版! JAF会員が選んだ、昭和から愛される定番アイスTOP10
2026.01.05
ご当地スーパーの絶品鍋5選! 産地直送のあんこう、きりたんぽ、すき焼き、ほうとうをおトクにご自宅で
2025.12.15
帰省土産はコレ! ご当地スーパー「限定PB商品」38選! 年末年始に喜ばれるコスパ最強の絶品お取り寄せ
2025.12.08



![【予告】JAFアプリ・JAFマイページのリニューアルに伴いサービスを一時停止します。2026年5/18[月] 9:00 〜 20[水] 10:59。スマートフォンに表示されたJAF会員証のイメージ。](/resource08/__icsFiles/afieldfile/2026/05/01/600-500_JMOpc_20260421.png)
![【予告】JAFアプリ・JAFマイページのリニューアルに伴いサービスを一時停止します。2026年5/18[月] 9:00 〜 20[水] 10:59。スマートフォンに表示されたJAF会員証のイメージ。](/resource08/__icsFiles/afieldfile/2026/05/01/640-200_JMOsp_20260421.png)













